帯状疱疹は、過去にかかった水ぼうそうウイルスが再活性化して起こる感染症で、誰でも発症する可能性がある病気です。
特に、免疫力が落ちてくる40代以降に発症しやすく、適切な対応をしないと神経痛などの後遺症が残ることもあります。
この記事では、帯状疱疹の原因・症状・うつるリスク・してはいけないこと・ワクチンによる予防までをわかりやすく解説します。
帯状疱疹とは?|症状・原因・発症メカニズムを解説
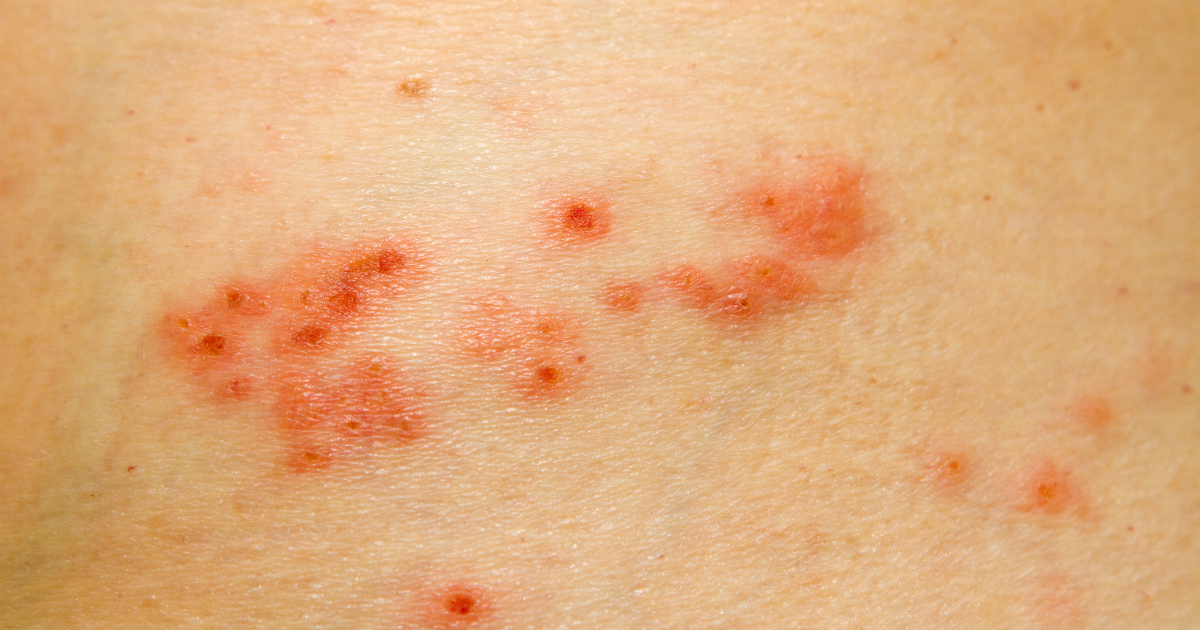
帯状疱疹(たいじょうほうしん)は、皮膚に帯状の水ぶくれや強い痛みを伴うウイルス感染症です。
原因は、子どもの頃にかかった「水ぼうそうウイルス(VZV)」が神経に潜伏し、再び活性化することにあります。主に体の片側に沿って現れるのが特徴で、免疫力の低下がきっかけになることが多いです。
発疹だけでなく、神経に炎症が起こるため強い痛みが出やすく、早期の診断と治療が重要です。高齢者では後遺症が残ることもあり、注意が必要な疾患といえます。
帯状疱疹の症状とは?
最初に出るのは皮膚の違和感や痛み、かゆみ、ピリピリする感覚です。
これが数日続いたあと、同じ場所に赤い斑点→小さな水ぶくれ→かさぶたという順で発疹が現れます。症状は体の片側に限られ、神経の走行に沿って帯状に並ぶのが特徴です。
| 流れ | 症状 |
|---|---|
| 初期 | ピリピリ・ズキズキする神経痛。体の片側に限定され、感覚過敏やかゆみを伴うことも |
| 数日後 | 小さな赤い斑点ができ、水疱となって帯状に広がる |
| 1〜2週間後 | かさぶた化・痛みが残ることも |
出やすい場所は、胸・背中・腹部・顔面・首など。痛みの程度には個人差がありますが、皮膚症状が治ったあとも神経痛だけが長く残る「帯状疱疹後神経痛(PHN)」という後遺症が問題になることもあります。
帯状疱疹が直接的な原因による死亡は
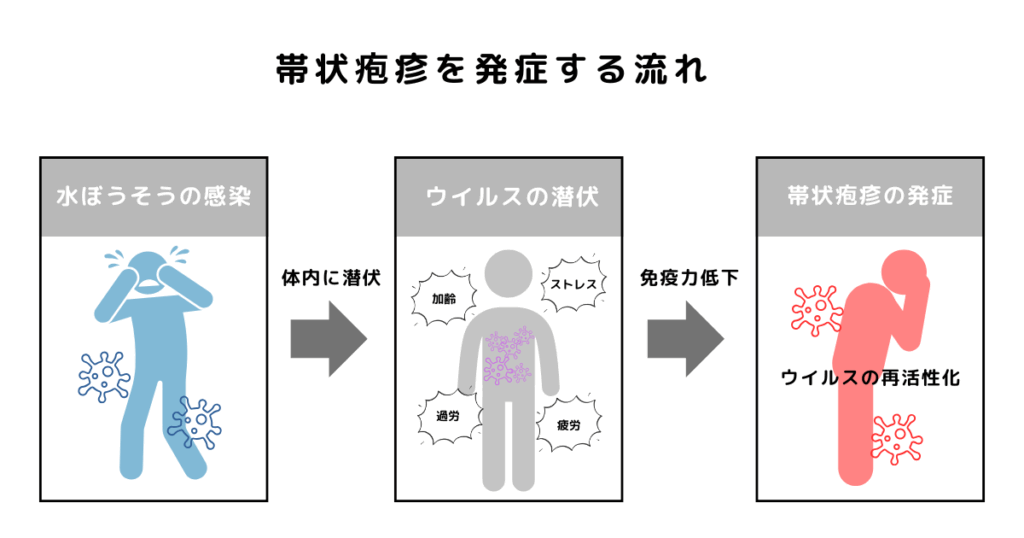
帯状疱疹の原因は?
原因は水ぼうそうのウイルス(VZV)です。初めて感染したときに水ぼうそうを発症し、完治後もウイルスは脊髄近くの感覚神経節に潜伏します。
加齢・ストレス・疲労・病気などで免疫力が下がったときにウイルスが再活性化し、神経を伝って皮膚に現れるのが帯状疱疹です。つまり、水ぼうそうを経験した人なら誰でも発症する可能性があるということです。
水ぼうそうにかかったことがない人が帯状疱疹の患者と接触すると、水ぼうそうとして感染することはありますが、帯状疱疹として直接うつることはありません。
どんな人が発症しやすい?
帯状疱疹の発症は、免疫力の低下が最大の要因です。特に以下のような人がリスクが高いとされます。
- 50歳以上の中高年〜高齢者
- ストレス・過労が続いている人
- がん・糖尿病・免疫抑制治療中の人
また、女性の方が男性より発症頻度がやや高いとされており、更年期以降の女性は特に注意が必要です。予防には日常的な健康管理と、ワクチンの検討も選択肢になります。
帯状疱疹の進行と重症化|軽度との違いも解説

帯状疱疹は症状の進行度によって軽度〜重症まで幅があります。
初期段階での見極めと適切な対処が、痛みの長期化や後遺症を防ぐ鍵となります。ここでは「軽度の帯状疱疹の特徴」「重症化リスク」「早期受診の必要性」について解説します。
初期症状と軽度の帯状疱疹|見逃しやすい兆候とは
帯状疱疹の初期症状は、皮膚症状よりも神経痛のような痛みや違和感が先に出るのが特徴です。軽度の場合、以下のような症状にとどまることがあります。
- ピリピリする痛みが数日間続くが、発疹が小さい
- 水疱があっても数が少なく、帯状に広がらない
- 皮膚よりも「神経の痛み」が主体
こうした軽度症状は、「虫刺され」「筋肉痛」などと誤認されやすく、受診が遅れる原因になります。しかし、初期のごく軽い症状でも神経に炎症は起きているため、油断は禁物です。
放置すると危険?早期受診の重要性
帯状疱疹を放置すると、一時的な痛みが、何年も残る神経の後遺症になる可能性があります。
「少し赤いだけ」「市販薬で様子を見よう」と思っているうちに、治療の最適タイミング(発症から72時間以内)を逃す人が非常に多いです。
以下のような症状があれば、すぐに皮膚科や内科に相談してください。
- 片側だけにピリピリした痛みがある
- 水ぶくれや発疹が出ている
- 発熱やだるさを伴っている
- 顔・目の周りに発疹がある
抗ウイルス薬の効果は早期に使うほど高く、発症後3日以内の開始が理想です。自己判断せず、皮膚科または内科に早めに相談しましょう。
重症化するとどうなる?神経痛や合併症のリスク
帯状疱疹は「痛みのウイルス」とも呼ばれます。
放っておくと、一時的な皮膚のトラブルでは済まず、慢性的な神経痛や顔面麻痺、視力障害など深刻な後遺症に進行するケースがあります。
具体的な重症化リスクは以下のとおりです。
| 合併症名 | 内容とリスク |
|---|---|
| 帯状疱疹後神経痛(PHN) | 発疹が治っても、数ヶ月〜数年にわたって痛みが残る後遺症。特に50歳以上に多い。 |
| 眼帯状疱疹 | 角膜炎・視力障害に進行することがあり、失明リスクもあるため要注意。 |
| ラムゼイ・ハント症候群 | 耳周辺に出た場合、顔面神経麻痺や聴力障害を引き起こすことがある。 |
| 二次感染・発熱・全身症状 | 免疫力の低下している人は感染が広がりやすく、入院が必要になるケースも。 |
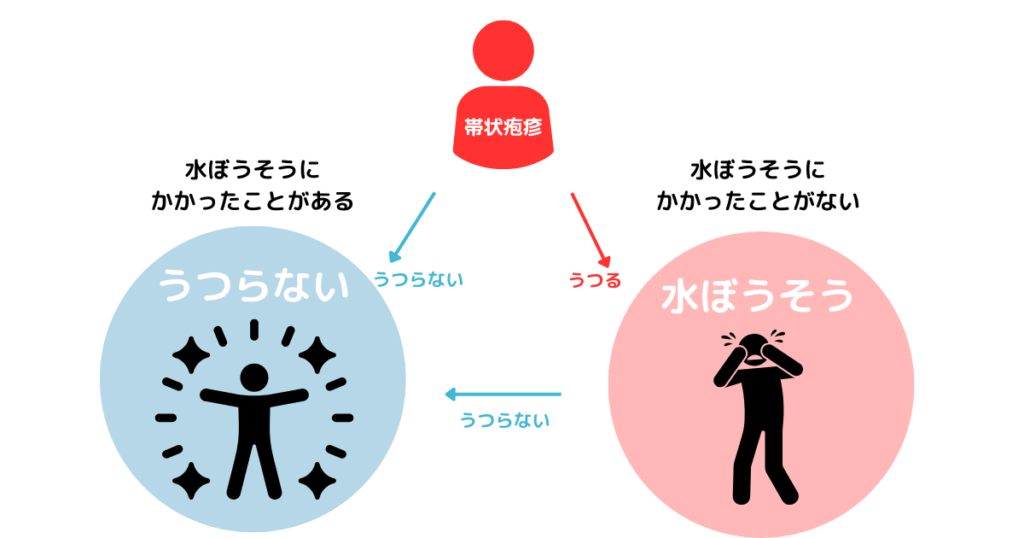
帯状疱疹はうつるのか?|感染経路と注意点を解説

帯状疱疹そのものは人にうつりません。ただし、水ぼうそうにかかったことのない人が、帯状疱疹の水ぶくれ部分に直接触れると、水ぼうそうとして感染するリスクがあります。
つまり、帯状疱疹=再活性化したウイルスの再燃であり、他人に「帯状疱疹」をうつすことはありませんが、水痘ウイルスそのものは感染源になり得ます。
とくに高齢者、妊婦、乳幼児、免疫力が低下している人には感染対策が重要です。
帯状疱疹と水ぼうそうの違い
帯状疱疹と水ぼうそうは、どちらも「水痘・帯状疱疹ウイルス(VZV)」によって起こりますが、発症の仕組みが異なります。
| 項目 | 水ぼうそう | 帯状疱疹 |
|---|---|---|
| 原因 | 初めてVZVに感染したとき | 体内に潜伏していたVZVが再活性化 |
| 発症時期 | 幼少期が多い | 高齢・ストレス・免疫低下時に再発 |
| 症状 | 全身に小さな水ぶくれが広がる | 体の左右どちらかに帯状の発疹・痛み |
| 感染リスク | 空気感染・接触感染でうつる | 水ぶくれが破れたときのみ接触感染 |
帯状疱疹患者の水ぶくれに触れたことが感染のきっかけになるため、まだ水ぼうそうにかかっていない人は注意が必要です。
感染しやすい人とは?
帯状疱疹ウイルスによる二次感染のリスクが高い人には以下の特徴があります。
- 水ぼうそうにかかったことがない乳幼児や子ども
- 妊婦(特に妊娠初期)
- がん治療中、ステロイド使用中などで免疫が落ちている人
- 高齢者で体力・免疫力が低下している人
これらの人にとっては、帯状疱疹患者との直接接触で水ぼうそうとして感染する可能性があるため、接触を避ける、またはマスクや手洗いを徹底する必要があります。
周囲にうつさないためにできる予防策
帯状疱疹の患者が周囲への感染を防ぐためには、水ぶくれが乾くまでの期間を中心に次のような対策を行うことが重要です。
- 水ぶくれ部分を清潔に保ち、ガーゼなどで覆う
- 患部に触れた手はすぐに洗う
- 免疫力が弱い人との接触を避ける(特に妊婦・乳幼児)
- 発疹がある間はできるだけ公共の場や入浴施設などを避ける
- タオルやシーツの共有を避ける
なお、帯状疱疹は空気感染はしないため、発疹が覆われており、接触がなければ日常生活で過度に恐れる必要はありません。
帯状疱疹でしてはいけないこととは?

帯状疱疹は、適切な治療と生活管理を行えば重症化を防げますが、逆に「やってはいけないこと」を無意識に続けてしまうと、症状の悪化や合併症のリスクを高めます。
ここでは、帯状疱疹を悪化させる行動や生活上の注意点について解説します。
悪化を招くNG行動一覧【してはいけないこと】
帯状疱疹では、以下の行動が悪化を引き起こす原因になります。
| NG行動 | 理由 |
|---|---|
| 発疹をかきむしる | 水疱が破れ、細菌感染を起こしやすくなる |
| 水ぶくれを潰す | 感染拡大・悪化の原因になる。跡も残りやすい |
| 患部に貼り薬や塗り薬を自己判断で使用 | 医師の処方以外は、かぶれや刺激のリスクあり |
| 体を過度に冷やす | 血流が悪化し、回復を遅らせる可能性がある |
| 強いストレスを溜める | 免疫力が低下し、症状の悪化につながる |
自己判断で行動せず、医師の指示に従うことが、最短での回復に不可欠です。
入浴・運動・仕事で注意するべきこと
帯状疱疹中でも、入浴や日常生活は完全に制限されるわけではありませんが、以下の点に注意が必要です。
- 患部をこすらない(泡立てた石鹸で軽く洗う)
- 熱すぎるお湯は避ける(38〜39℃程度のぬるめ)
- 入浴後は清潔なタオルでやさしく水分を拭き取る
※水疱が破れていたり、感染のリスクがある場合は医師に相談して判断。
- 激しい運動は避ける(発疹の刺激や体力の消耗につながる)
- 発汗によるかゆみ・炎症悪化に注意
- 肉体労働や対人接触が多い職場では、無理をせず休む判断も重要
- 発疹が衣服でこすれる場合は悪化のリスクがある
帯状疱疹ワクチンで予防できる?|種類・費用・対象年齢まで
帯状疱疹はワクチンにより予防が可能です。
現在、日本で使われている帯状疱疹ワクチンは「生ワクチン」「組み換えワクチン」の2種類あります。
ここでは、ワクチンについてくわしく解説します。
2025年度から、65歳の方などへの帯状疱疹ワクチンの予防接種が、予防接種法に基づく定期接種の対象になっています。
帯状疱疹ワクチンの種類と予防効果の違い
現在、日本で使われている帯状疱疹ワクチンは「生ワクチン」「組み換えワクチン」の2種類あります。
合併症の一つである、帯状疱疹後神経痛に対するワクチンの効果は、接種後3年時点で、生ワクチンは6割程度、組換えワクチンは9割以上と報告されています。
| 帯状疱疹に対する効果 | 生ワクチン | 組換えワクチン |
|---|---|---|
| 接種後1年時点 | 6割程度の予防効果 | 9割以上の予防効果 |
| 接種後5年時点 | 4割程度の予防効果 | 9割程度の予防効果 |
| 接種後10年時点 | – | 7割程度の予防効果 |
安全性の違い
帯状疱疹ワクチンを接種した後、一時的に体に反応が出ることがあります。症状の多くは軽度で自然におさまりますが、まれに強いアレルギー反応が報告されています。
| 副反応の頻度 | 生ワクチンで見られる例 | 組換えワクチンで見られる例 |
|---|---|---|
| 高頻度(30%以上) | 接種部位の赤み・かゆみ | 接種部位の痛み・赤み、筋肉痛、倦怠感 |
| 中程度(10%以上) | 腫れ、熱感、しこり、軽い痛み、そう痒感 | 腫れ、悪寒、発熱、頭痛、消化器症状 |
| まれ(1%以上) | 発疹、全身のだるさ | 倦怠感、かゆみ、その他の痛み |
生ワクチンは副反応が比較的軽めですが、組み換えワクチンは痛みや発熱の頻度がやや高い傾向にあります。また、重大な副反応は極めてまれですが、次のような重篤な反応が起こる可能性も指摘されています。
- 生ワクチン:アナフィラキシー、血小板減少性紫斑病、無菌性髄膜炎など
- 組換えワクチン:アナフィラキシー、ショックなど
こうした症状は非常にまれですが、接種後に息苦しさ・強いかゆみ・意識の変化などが現れた場合は、すぐに医療機関を受診してください。
なお、ほとんどの副反応は数日以内に自然に軽快します。接種当日は激しい運動や飲酒を控え、安静を心がけると安心です。不安な症状がある場合は、早めに医師へ相談しましょう。
ワクチン費用の目安と接種場所
帯状疱疹ワクチンは任意接種のため、費用は全額自己負担となります。ただし、自治体によっては助成制度が設けられており、条件を満たせば一部補助を受けられる場合もあります。
ワクチンの種類ごとの費用目安は以下の通りです。
| ワクチンの種類 | 接種回数 | 1回あたりの費用 |
|---|---|---|
| 生ワクチン | 1回 | 約8,000〜10,000円 |
| 組み換えワクチン | 2回 | 約20,000〜25,000円 |
生ワクチンは1回で済みますが、効果の持続期間はおよそ5年程度とされています。これに対し、組み換えワクチンは2回の接種が必要ですが、より高い予防効果と10年以上の持続が期待されます。
接種を希望する場合、以下のような医療機関で取り扱いがあることが多いです。
- 一般内科
- 皮膚科
- 感染症内科
まとめ|帯状疱疹の正しい知識と予防・対応のすすめ
帯状疱疹は、子どもの頃にかかった水ぼうそうウイルスが再活性化して発症する病気です。体の片側に帯状の発疹が現れ、強い痛みを伴うのが特徴で、加齢やストレス、免疫力の低下が引き金になります。
発症初期は神経の違和感やピリピリした痛みから始まり、適切な治療を受けないと「帯状疱疹後神経痛(PHN)」などの後遺症を残すリスクがあります。とくに高齢者や免疫力が落ちている人では重症化のリスクが高く、注意が必要です。
また、帯状疱疹はうつる病気ではありませんが、水ぼうそうにかかったことがない人に対しては、水痘として感染する可能性があります。家庭や職場での感染予防にも配慮が必要です。
近年は、帯状疱疹ワクチンによる予防も可能となっており、50歳以上の方は接種を検討する価値があります。重症化のリスクを下げ、発症を予防できる手段のひとつです。
少しでも違和感を覚えたら自己判断せず、医療機関を早めに受診しましょう。正しい知識と対策で、帯状疱疹を防ぎ、重症化を回避することが可能です。